- Prevalenza del PTSD stimata al 5,6% nella popolazione mondiale.
- Il DBR agisce su strutture cerebrali profonde, a differenza di altre terapie.
- Studio rivela attivazione del "sé corporeo" in traumi relazionali.
L’impatto del trauma sul cervello: una prospettiva neuroscientifica
Le recenti acquisizioni nel campo delle neuroscienze stanno rivoluzionando la nostra comprensione dell’impatto del trauma sul cervello, svelando meccanismi complessi che vanno oltre la semplice reazione psicologica a un evento avverso. Il trauma psicologico, definito dall’esposizione a un evento percepito come potenzialmente letale o minaccioso per l’integrità fisica propria o altrui, scatena risposte cerebrali profonde e durature. Benché inizialmente si credesse che il Disturbo da Stress Post-Traumatico (PTSD) fosse una conseguenza diretta dell’intensità del trauma, è ora chiaro che la vulnerabilità e la resilienza individuale giocano un ruolo cruciale. Ciò che emerge con evidenza è la natura plastica del cervello, che si modella in risposta alle esperienze, incluse quelle traumatiche, e alle aspettative future.
L’attivazione del sistema nervoso in presenza di pericolo è un meccanismo adattativo fondamentale per la sopravvivenza, che si manifesta con reazioni di lotta, fuga o “freezing” (immobilizzazione). Queste risposte, seppur fisiologiche e inizialmente auto-limitanti, possono diventare patologiche quando il trauma è prolungato nel tempo, portando a una sindrome cronica come il PTSD. A livello neurobiologico, l’interazione tra stimolazione ambientale negativa, risposte fisiologiche e l’insorgenza della patologia è complessa e coinvolge il sistema neuroendocrino, specifici neurotrasmettitori e un vasto network di regioni cerebrali profonde e corticali.
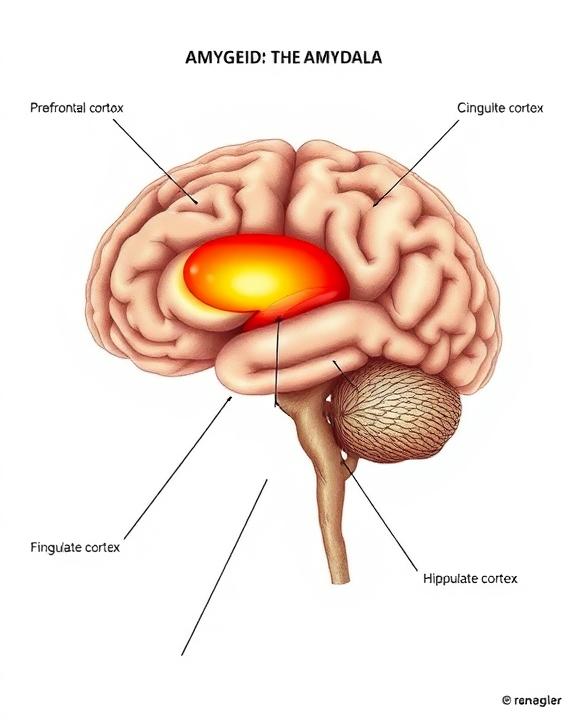
L’amigdala, una piccola struttura subcorticale parte del sistema limbico, è la “sentinella” del cervello, elaborando le emozioni e innescando le reazioni fisiologiche alla paura. La struttura menzionata opera come un portale verso le emozioni umane; essa ne registra le manifestazioni avviando così una serie di reazioni che comprendono diverse aree cerebrali, quali il talamo e vari circuiti sensoriali, insieme all’ippocampo e alcune zone del midollo allungato, oltre alle porzioni frontali della corteccia cerebrale. Nei soggetti con un cervello afflitto da traumi è frequente osservare un’iperattivazione dell’amigdala: questo comporta risposte d’allerta sproporzionate, incluse stati d’ansia acuta come ipervigilanza o irritabilità, rendendo arduo mantenere la serenità mentale. Contestualmente emerge una condizione di bassa attivazione tanto nella corteccia prefrontale (PFC) quanto nella corteccia cingolata anteriore (ACC). La PFC — localizzata nell’emisfero anteriore del lobo frontale — riveste un ruolo imprescindibile nelle faccende razionali come la soluzione dei problemi, nonché nella pianificazione strategica ed empatica degli eventi. Un suo compromesso operativo influisce negativamente sulla capacità di mantenere attenzione prolungata, causando problematiche legate alla concentrazione e alla lucidità intellettuale. Allo stesso modo, l’ACC assume il compito vitale della modulazione emotiva: in presenza di malfunzionamento, ciò ostacola gravemente il controllo su pensieri complessi o sulle emozioni turbolente, generando stati percettivi decisamente opprimenti per chi ne soffre. È essenziale constatare come tali anomalie alimentino le manifestazioni associate al PTSD, sfociando in episodi intrusivi di memoria, richiamati con flashback o incubi, oppure angoscia psico-emotiva tramite agitate notti insonni, accanto a evitamenti psicologici tesi a rafforzare confusione sensoriale o dissociazione percettiva profonda. Le persone affette da PTSD spesso riportano ricordi frammentati, non accessibili o accessibili solo parzialmente, spesso manifestati come sensazioni fisiche e percettive difficilmente verbalizzabili. Lo schema neurobiologico di riconoscimento, memorizzazione e attivazione risulta profondamente compromesso, impedendo l’integrazione delle esperienze. Tali alterazioni strutturali e biochimiche lasciano una “traccia fisica neuronale” duratura, una sorta di impronta del danno subito che persiste ben oltre l’evento traumatico.
- Questo articolo è davvero illuminante! 🧠 Finalmente una spiegazione chiara......
- Non sono del tutto convinto di queste nuove terapie. 🤔 Sembra che si......
- E se il trauma non fosse solo un problema cerebrale? 🌍 Forse dovremmo......
Nuove prospettive terapeutiche e meccanismi emergenti
Le recenti scoperte sui meccanismi cerebrali del trauma non solo approfondiscono la nostra comprensione del disturbo, ma aprono anche nuove e promettenti strade per lo sviluppo di terapie più efficaci. Le terapie del trauma si stanno sempre più avvalendo di approcci che vanno oltre la semplice elaborazione verbale. Un esempio significativo è il Deep Brain Reorienting (DBR), una psicoterapia corporea basata sulle neuroscienze che interviene sui circuiti cerebrali con un approccio “bottom-up”. A differenza di altre terapie che agiscono su circuiti cerebrali post-PAG (ovvero dal Periaqueductal Gray in poi), il DBR si focalizza su strutture più profonde, proponendosi come un approccio unico e innovativo.
Un’altra terapia che ha mostrato notevole efficacia è l’EMDR (Eye Movement Desensitization and Reprocessing), la cui validità è supportata dalle neuroscienze. L’EMDR utilizza i movimenti oculari come strumento fondamentale per abbassare l’arousal; tale meccanismo consente al cervello di trattare le informazioni connotate da traumatismi senza subirne un sovraccarico. Attraverso questo procedimento si rende possibile una ristrutturazione delle memorie legate ai traumi stessi, facilitando così la loro integrazione e contribuendo ad alleviare il peso emotivo che queste comportano. Le indagini scientifiche hanno poi messo in luce l’importanza del nucleo reuniens nel talamo quale sede cerebrale essenziale nella riduzione dell’intensità emotiva associata ai ricordi traumatici persistenti; ciò apre scenari promettenti riguardo a interventi terapeutici specificatamente mirati.
In aggiunta, gli ambiti delle neuroscienze si stanno dedicando all’esame dell’impatto di fattori non immediatamente evidenti ma ugualmente fondamentali nel processo di elaborazione dei traumi psicologici. Un articolo analitico apparso in Neurosurgical Focus, ad esempio, sottolinea gli effetti che i danni al midollo spinale esercitano sul microbiota intestinale, provocando situazioni di disbiosi. Tale intuizione pone in rilievo come il microbiota possa costituire un valido target utile all’ottimizzazione della gestione terapeutica relativa ai traumi spinali ed evidenzia crescentemente la sinergia esistente fra asse intestino-cervello e benessere mentale complessivo.
Il Microbiota e il Cervello
Un’altra area di ricerca emergente riguarda il pruning neuronale, il processo di sfoltimento delle connessioni cerebrali “superflue” durante l’adolescenza. Un alterato meccanismo di pruning è stato associato a disturbi mentali, suggerendo che il rimodellamento del cervello possa essere un fattore di vulnerabilità.
Uno studio condotto in collaborazione dall’Università degli Studi di Bergamo e l’Università Vita Salute San Raffaele, pubblicato sulla rivista Molecular Psychiatry del gruppo Nature in aprile 2024, ha esplorato come il cervello elabora le esperienze emotive in seguito a traumi, distinguendo tra traumi relazionali e non relazionali. Questa ricerca, condotta da un team che ha incluso figure di spicco come il prof. Andrea Scalabrini e la prof.ssa Clara Mucci, in collaborazione con il neuroscienziato prof. Georg Northoff, ha rilevato che i pazienti con disturbi post-traumatici da traumi relazionali mostrano una maggiore attivazione delle regioni associate al “sé interocettivo ed esterocettivo”, ossia il sé corporeo. Questo suggerisce che il trauma relazionale si annida più profondamente nella percezione di sé e del mondo, intaccando il senso di relazione con l’altro. Contrariamente a quanto si possa pensare, i traumi che non scaturiscono da relazioni interpersonali presentano comunque un notevole impatto; tuttavia, essi conservano una superiore attitudine all’elaborazione in un ambito simbolico-mentale più elevato. È fondamentale prendere coscienza di tali distinzioni affinché sia possibile personalizzare gli interventi terapeutici, contribuendo così alla promozione di uno stato di salute mentale ottimale.
Prospettive future della ricerca e della pratica clinica
L’avanzamento delle neuroscienze nel campo del trauma invita a una riconsiderazione profonda delle strategie cliniche e delle direzioni future della ricerca. La complessa interazione tra genetica, epigenetica, neurobiologia e ambiente sta delineando un quadro sempre più articolato delle conseguenze del trauma. Le modificazioni epigenetiche, ad esempio, evidenziano come i traumi precoci possano alterare non solo la struttura cerebrale, ma anche l’espressione genica, influenzando la vulnerabilità a disturbi psicologici a lungo termine. Questa linea di ricerca è particolarmente rilevante, poiché suggerisce che l’ereditarietà delle risposte al trauma potrebbe non essere solo genetica, ma anche epigenetica, aprendo la strada a interventi che mirano a modulare tali espressioni geniche.
Le tecniche innovative, come l’utilizzo di tecniche ottiche e genetiche, stanno permettendo di comprendere meglio la paura e la possibilità di “disinnescarla”. Un esempio è lo studio sui sensori cerebrali della temperatura, condotto e pubblicato su Le Scienze nell’agosto 2016, che ha identificato un gruppo specifico di neuroni nell’area preottica dell’ipotalamo responsabili del mantenimento della temperatura corporea. Sebbene non direttamente legato al trauma, questo tipo di ricerca illustra la raffinatezza degli studi neuroscientifici e la potenziale applicabilità di queste metodologie a contesti più ampi, inclusa la comprensione delle risposte fisiologiche legate allo stress traumatico.
La collaborazione tra psicoanalisi e neuroscienze, come discusso dalla Società Psicoanalitica Italiana due settimane fa, sottolinea l’importanza di un approccio integrato per comprendere le difese, le emozioni e gli affetti associati al trauma. Questo dialogo interdisciplinare è fondamentale per la ricerca e per lo sviluppo di terapie che tengano conto sia degli aspetti psicodinamici che delle evidenze neurobiologiche. Il dibattito sul celebre caso di personalità multipla di Billy Milligan, menzionato su Il Tascabile circa 92 mesi fa, continua a stimolare psichiatri e neuroscienziati, evidenziando la complessità della mente umana e i confini ancora inesplorati tra le varie discipline.
Il Consiglio Nazionale delle Ricerche (CNR), attraverso un articolo del maggio 2021, si è interrogato sulla possibilità di “aiutare il nostro cervello a superare i traumi”, enfatizzando la complessità del modo in cui il cervello affronta tali esperienze. Le scoperte sul nucleo reuniens del talamo come area cerebrale coinvolta nella diminuzione del carico emotivo dei ricordi traumatici rappresentano un passo importante in questa direzione. La sfida futura consiste nell’integrare queste conoscenze frammentate in un modello coerente che possa guidare lo sviluppo di trattamenti sempre più personalizzati ed efficaci. L’indagine proseguirà nella sua analisi riguardo alla neurobiologia del PTSD, tenendo presente come numerosi elementi rimangano ancora avvolti nel mistero sia dal punto di vista biologico che da quello neuropsicologico. Ciò nonostante, l’attuale abilità nel delineare un quadro complessivo relativo al complicato network cerebrale e al sistema neuroendocrino associato al PTSD costituisce un’importante premessa per sviluppi futuri. Questi si concentreranno sul tentativo di correggere le modifiche strutturali e biochimiche nei network cerebrali responsabili degli impatti duraturi che si manifestano anche molto tempo dopo il trauma subito.
Un viaggio verso l’integrazione e la cura
Nel complesso universo della salute mentale si staglia con prepotenza il tema del trauma, riconosciuto come un’esperienza capace non soltanto di influenzare profondamente l’animo umano ma anche le basi biologiche della nostra esistenza. L’approccio fornito dalla psicologia cognitiva e comportamentale illustra chiaramente come tale esperienza riesca a modificare i modelli mentali insieme alle reazioni emotive dei soggetti coinvolti; ne derivano così meccanismi difensivi progettati inizialmente per salvaguardarci da ulteriori traumi, che rischiano però di inserirci in una spirale continua fatta di timore e angoscia. È evidente come nel tentativo appassionato dell’intelletto umano di incamerare eventi drammatici si possa avvalere facilmente di artefici quali dissociazione o evitamento: questi ultimi, attenuando temporaneamente le sensazioni spiacevoli, si oppongono effettivamente al processo utile all’assimilazione totale dell’accaduto stesso. Tuttavia, è fondamentale estendere lo sguardo verso quel fenomeno altamente rilevante conosciuto con il nome di neuroplasticità. Tale fenomeno eccezionale consente al cervello di adattarsi seguendo gli stimoli ricevuti dalle esperienze vissute; quest’abilità gioca un ruolo cruciale sia nell’emergere delle problematiche legate al trauma sia nella proposta concreta di un cammino verso la guarigione autentica. Proprio grazie alla neuroplasticità nascono nuovi collegamenti neuronali, mentre i circuiti alterati sono capaci di riassestarsi, favorendo così soluzioni originali tramite cui affrontare ed eventualmente superare ogni forma prolungata di dolore psichico.

Glossario:
- DBR: Deep Brain Reorienting, una terapia per traumi psicologici basata sulle neuroscienze.
- PTSD: Disturbo da stress post-traumatico, un disturbo mentale causato dall’esperienza di un evento traumatico.
- Microbiota: L’insieme dei microrganismi che abitano nel nostro intestino e influenzano la salute mentale e fisica.
Riflettiamo su questa potenza intrinseca del nostro cervello: la capacità di cambiare. Non siamo condannati a rimanere imprigionati dal passato. Ogni sforzo verso la comprensione, ogni passo verso la terapia, è un atto di fede in questa innata capacità del nostro essere di rigenerarsi e di trovare nuove forme di equilibrio. Il percorso è lungo e complesso, ma la scienza ci offre gli strumenti per illuminarlo, invitandoci a non perdere mai la speranza nella possibilità di una profonda e autentica guarigione.